
Однако изредка ребенок может занимать в матке поперечное положение (предлежит плечико), а бывает, что ягодицы или ножки плода прощупываются в нижнем сегменте матки. В последнем случае говорят о тазовом предлежании, которое и послужит темой нашего обсуждения.
Следует учитывать, что тазовое предлежание, определенное врачом на сроке 28 недель беременности, совсем не обязательно сохранится до родов. До 36 недель беременности положение ребенка в матке может измениться. Кроме того, существует целый набор упражнений и приемов, которые могут помочь ребенку занять положение, наиболее благоприятное для родов (о них будет сказано ниже).
Итак, тазовое предлежание — это положение ребенка в матке ягодицами или ножками вниз. Различают следующие виды тазовых предлежаний:
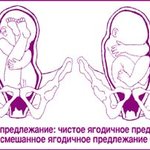
Ягодичные. Выделяют чисто ягодичное и смешанное ягодичное предлежание. При чисто ягодичном предлежании ко входу в малый таз предлежат ягодицы, ножки же, согнутые в тазобедренных суставах и разогнутые в коленных, вытянуты вдоль туловища. При смешанном ягодичном предлежании ко входу в таз матери обращены ягодицы вместе с ножками, согнутыми в тазобедренных и коленных суставах.
Ножные. Различают полное и неполное ножное предлежание. В первом случае предлежат обе ножки, слегка разогнутые в тазобедренных и коленных суставах, во втором — предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, другая — согнута в тазобедренном суставе и лежит выше.
Коленное. Это разновидность ножного предлежания, когда предлежат согнутые колени.
Тазовое предлежание определяется в 3-5% беременностей; чаще всего встречаются чисто ягодичные предлежания (67%), реже — смешанные ягодичные (20%) и ножные (13%).
Почему возникает тазовое предлежание?
Одной из основных причин тазового предлежания считают снижение тонуса и возбудимости матки, что приводит к уменьшению ее способности сокращениями мускулатуры корректировать положение плода в полости матки. К факторам риска тазового предлежания относят:
повышенную подвижность плода при многоводии и недоношенной беременности;
маловодие и аномалии развития матки, ограничивающие подвижность плода и возможность его поворота головкой вниз в конце беременности;
факторы, препятствующие установлению головки во входе в малый таз: узкий таз, предлежание плаценты, опухоли в нижнем сегменте матки, некоторые пороки развития плода (например, гидроцефалию).
Почему тазовое предлежание считают патологическим?
Дело в том, что, хотя роды при тазовом предлежании могут протекать нормально, однако они чаще, чем при головном предлежании, сопровождаются осложнениями: родовыми травмами, асфиксией плода и др. Кроме того, при тазовых предлежаниях значительно чаще приходится прибегать к хирургическому вмешательству.
Диагностика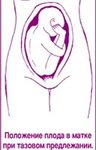 Тазовое предлежание выявляется при осмотре акушером-гинекологом, а затем подтверждается при УЗИ. Как правило, диагностика тазового предлежания не вызывает особенных трудностей, кроме случаев выраженного напряжения мышц передней брюшной стенки, повышенного тонуса матки, ожирения, многоплодной беременности, грубых пороков развития плода.
Тазовое предлежание выявляется при осмотре акушером-гинекологом, а затем подтверждается при УЗИ. Как правило, диагностика тазового предлежания не вызывает особенных трудностей, кроме случаев выраженного напряжения мышц передней брюшной стенки, повышенного тонуса матки, ожирения, многоплодной беременности, грубых пороков развития плода.
При осмотре акушер-гинеколог прощупывает над входом в малый таз крупную, неправильной округлой формы, мягкой консистенции часть плода, которая без четких границ переходит в туловище плода. В области дна матки прощупывается твердая, круглая часть плода — головка. Обычно определяется высокое стояние дна матки. Сердцебиение плода, как правило, прослушивается на уровне пупка и выше.
Ультразвуковое исследование позволяет определить не только предлежание, но и размеры плода, выявить аномалии его развития, установить местоположение плаценты. При этом обязательно определяют вид тазового предлежания, расположение ножек плода, согнута головка или разогнута (степень разгибания) и расположение пуповины (есть ли обвитие). При обнаружении тазового предлежания особенно важно оценить маточно-плацентарный кровоток и определить, нет ли патологии пуповины. Для этого используют допплерометрию (ультразвуковой метод определения кровотока).
Порой для определения состояния плода при тазовом предлежании и доношенной или переношенной беременности прибегают к амниоскопии (наблюдению плода и околоплодных вод сквозь плодные оболочки через трубочку, введенную в шейку матки беременной). Амниоскопия — метод небезопасный (возможно повреждение плодных оболочек и истечение околоплодной жидкости), поэтому применяют его только для диагностики угрожающих состояний плода (при гипоксии, переношенной беременности и др.).
Независимо от типа предлежания, каждой беременной производят пельвиометрию — измерение размеров таза. Во многих случаях (в частности, при подозрении на патологическое предлежание) обычных наружных измерений оказывается недостаточно — как правило, используют два метода: рентгенпельвиометрия или компьютерная томографическая пельвиометрия. Применение этих методов пельвиометрии позволяет также диагностировать и уточнить тип тазового предлежания.
Ведение беременности
 Течение беременности при тазовых предлежаниях практически не отличается от такового при головных предлежаниях. Начиная с 32 недели беременности в женской консультации должны порекомендовать выполнять комплекс упражнений для перевода тазового предлежания в головное. Чаще всего предлагают примерно такой комплекс упражнений:
Течение беременности при тазовых предлежаниях практически не отличается от такового при головных предлежаниях. Начиная с 32 недели беременности в женской консультации должны порекомендовать выполнять комплекс упражнений для перевода тазового предлежания в головное. Чаще всего предлагают примерно такой комплекс упражнений:
1. Лечь на плоский диван и лежать на том боку, куда смещена головка ребенка (обычно головка смещена в правое или левое подреберье). Лежать на одном боку 3-10 минут, а затем примерно такое же время — на другом боку. Это упражнение выполняют 2-3 раза в день. Спать рекомендуется на том боку, куда смещена головка.
2. Лечь на спину, подложив что-нибудь под поясницу таким образом, чтобы таз приподнялся на 20-30 см выше головы. В таком положении следует оставаться 5-15 минут. При этом под действием силы тяжести головка ребенка упирается в дно матки, а сам ребенок (которому это, видимо, не очень нравится) часто разворачивается в головное предлежание. Это упражнение выполняется 2 раза в день на голодный желудок.
Эффективность подобных упражнений, по разным оценкам, составляет около 75%.
Рубцы на матке от предшествующих операций, предлежание плаценты (т.е. плацента прикреплена в нижнем маточном сегменте в области внутреннего зева шейки матки — на пути рождающегося плода), опухоли матки, поздний токсикоз беременности, тяжелые экстрагенитальные (не связанные с половой системой) заболевания — все это противопоказания для проведения такого рода гимнастики.
Порой гимнастические упражнения не дают никакого результата. В этом случае можно порекомендовать произвести профилактический наружный поворот на головку. Его проводят на сроке беременности 34-37 недель обязательно в акушерском стационаре. Перед проведением поворота вводят средства, расслабляющие матку. Поворот осуществляют под контролем УЗИ.
Это непростая процедура, и подходит она далеко не для каждой беременной. Имеется довольно много противопоказаний к наружному повороту, вот некоторые из них:
рубец на матке;
угроза прерывания беременности;
ожирение;
возраст первородящей больше 30 лет;
бесплодие или невынашивание беременности в анамнезе;
гестоз (токсикоз);
предлежание плаценты;
аномалии развития матки;
обвитие пуповины;
маловодие или многоводие;
узкий таз;
тяжелые экстрагенитальные заболевания матери;
беременность, наступившая с помощью вспомогательных репродуктивных технологий.
Наружный поворот — процедура небезопасная как для матери, так и для ребенка, чреватая целым рядом осложнений, среди которых отслойка плаценты, преждевременные роды, ухудшение состояния и гибель плода, развитие иммунологических конфликтов между матерью и плодом. Наружный поворот оказывается эффективным лишь примерно в 65% случаев, после удачного наружного поворота почти все роды происходят через естественные родовые пути. Но в целом из-за большого количества противопоказаний и возможных осложнений наружный поворот производят довольно редко.
Если на сроке 37-38 недель беременности все усилия по переводу тазового предлежания в головное не увенчались успехом, стоит посоветоваться со своим врачом относительно целесообразности госпитализации в акушерский стационар, где после оценки состояния беременной и плода, а также с учетом течения и исхода предшествующих беременностей выбирается метод родоразрешения и составляется план предстоящих родов. Собственно, методов всего два — либо рекомендуют прибегнуть к кесареву сечению, либо вести роды через естественные родовые пути под постоянным наблюдением врача. Но эта тема — роды в тазовом предлежании — будет подробно рассматриваться в следующем номере.
Евгений Чернуха
Профессор, д.м.н., заслуженный деятель науки РФ, руководитель I акушерского отделения Научного центра акушерства, гинекологии и перинатологии РАМН
Источник: http://9months.ru/




