Для приема родов необходимо использовать стерильный акушерский комплект одноразового пользования.
На обеззараженный лоток для приема новорожденного акушерка кладет 2 развернутые стерильные пеленки, металлический или резиновый катетер (для матери), резиновый баллон для отсасывания слизи у новорожденного. Достает из бикса 1 стерильный пакет для первичной обработки новорожденного (его акушерка разворачивает, когда родится ребенок). Все это вместе с йодонатом 1% (или раствором йода спиртового 5%), спиртом этиловым 95% и раствором сульфацила натрия 30% располагают на столике инструментальном акушерском.
Акушерка в фартуке из непромокаемого материала моет руки перед приемом родов как для хирургической операции одним из принятых способов, одевает стерильную маску, стерильный халат и перчатки.
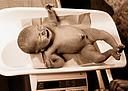
После рождения головки ребенка отсасывают слизь из верхних дыхательных путей новорожденного с помощью электроотсоса или резинового баллона. Родившегося ребенка акушерка кладет на лоток, покрытый стерильной пеленкой, поставленный у ног матери. До отделения ребенка от матери берет из развернутого пакета для первичной обработки новорожденного пипетку и с помощью ватных тампонов (для каждого глаза отдельный), придерживая веки ребенка, закапывает в глаза, а девочкам и на наружные половые органы по 2-3 капли раствора сульфацила-натрия 30%. Затем акушерка накладывает один зажим Кохера на пуповину на расстоянии 10 см от пупочного кольца, второй зажим Кохера на расстоянии 8 см от пупочного кольца и третий зажим Кохера - как можно ближе к наружным половым органам женщины. Участок пуповины между первым и вторым зажимами Кохера акушерка обрабатывает шариком со спиртом этиловым 95% и пересекает ножницами. Срез детской культи пуповины смазывают раствором йодоната 1%. Далее акушерка показывает ребенка матери, обращая ее внимание на пол ребенка и врожденные аномалии развития, если они имеются.
Акушерка выпускает роженице мочу катетером в лоток, другой лоток подкладывает под женщину и в него опускает конец пуповины, после чего переносит новорожденного в манипуляционную-туалетную для новорожденных при родовой комнате.
Женщинам, угрожаемым по кровотечению, с профилактической целью в начале третьего периода родов вводят внутривенно медленно 1 мл раствора метилэргометрина 0,02% с 20 мл раствора глюкозы 40%. Если в родах начато внутривенное капельное введение окситоцина или простагландина, то следует продолжить их введение в течение 25-30 минут послеродового периода.
Многорожавшим женщинам (5 родов и более), при наличии многоводия или многоплодной беременности, женщинам с большим количеством абортов в анамнезе, а также имевшим кровотечение в последовом и раннем послеродовом периодах при предыдущих родах после перевода на родовую кровать начинают внутривенное капельное введение раствора натрия хлорида изотонического 0,9%; капельницу используют в начале третьего периода родов для введения сокращающего матку средства и, в случае необходимости, для переливания крови и кровозамещающих препаратов.
После отделения плаценты и выделения последа с целью профилактики кровотечения всем родильницам кладут на низ живота пузырь со льдом на 25-30 мин. Резиновые пузыри со льдом хранят в специальном холодильнике (отдельно от донорской крови и последов).
Врач, а при отсутствии дежурного врача акушерка, внимательно осматривает послед и ставит свою подпись в истории родов в графе "Послед осмотрен".
Всем женщинам после родов необходимо производить осмотр шейки матки при помощи зеркал и зашивание повреждений мягких родовых путей: перед переводом в малую операционную следует оценить общее состояние родильницы, сосчитать пульс, измерить артериальное давление, определить высоту стояния дна матки. В малую операционную родильницу переводят на каталке, которую предварительно покрывают стерильными клеенкой и подкладной пеленкой.
Родильницы должны находиться под наблюдением в родовом отделении (палате) не менее 2 часов.
После окончательной обработки новорожденного врач (при его отсутствии акушерка) заполняет необходимые графы в истории родов и истории развития новорожденного. В истории родов указывает дату и час рождения ребенка, пол ребенка, его массу и рост, родился "живым" или "мертвым" и в каком предлежании, записывает оценку состояния ребенка по шкале Апгар - через 1 минуту и через 5 минут после родов, отмечает длительность безводного промежутка, общую продолжительность родов и по периодам, целость и массу последа, размеры плаценты, место разрыва оболочек, длину пуповины, наличие обвития пуповины или ее аномалий, кровопотерю в родах. Дежурный врач акушер-гинеколог делает соответствующие записи о течении родов в истории родов, а при отсутствии дежурного педиатра и в истории развития новорожденного.
На 1-ой странице истории родов должен быть указан полный диагноз, все осложнения родов, операции и особые мероприятия.
Центр «Здоровая беременность»